精神科医療供給システムをどう変えるか
−負の遺産を乗り越えるために−
伊藤哲寛 (精神科医)
2009年3月
はじめに
1960年代以降、欧米においては、精神障害者を精神病院へ長期収容することは精神疾患からの回復を妨げ、精神障害者の市民としての権利を侵害することになるという反省から、精神病院*1を縮小あるいは廃止し、地域の中での医療やリハビリテーションを重視する施策がとられた。国によっては地域の社会資源を整備することなく脱入院化施策を拙速に進めたために路上生活者を生むなど混乱を招き批判されることもあったが、ノーマライゼーション理念は確実に浸透し、精神障害者を地域で支えるさまざまな試みが実を結び、現在に至っている。
しかし、わが国は、欧米が保護収容施策を地域医療・地域ケア中心の施策へと転換し始めた時期に、逆に保護と収容を強化する方向へと施策の舵を取った。その結果、精神障害者の地域からの疎外、精神病床の過剰、社会的入院の増加、地域資源の未成熟という大きな負の遺産を抱えたまま21世紀を迎えてしまった。
いかにこの負の遺産を精算し、精神障害者の復権を実現するかが、精神医療と精神障害者福祉の中心課題である。
ここでは、精神医療と精神障害者福祉にかかわる歴史を振り返りながら課題を整理してみたい。
1.精神医療の歩みと現状
1)精神医療の歩み
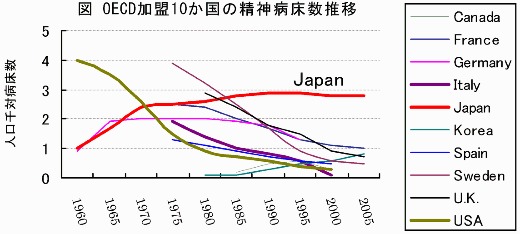
わが国における精神障害者処遇の近代史は、私宅監置から始まり、その後は精神病院への保護と収容を優先する施策が長期間続いた。その結果、下図のように 世界に類をみない精神病床の増加を招き、精神障害者隔離が当たり前という風潮を強めた。1987年に精神衛生法が精神保健法へと改正され、ようやく精神障害者の人権擁護と社会復帰が法律で謳われることになった。しかし、一部地域で先端的な地域ケアの取り組みがなされたものの大きな力にはなりえず、それ以後も精神病床は減ることなく保護と収容の時代が続いた。また精神病院内での人権侵害事件*2*も後を絶たなかった。
このような状況のなかで、1993年に障害者基本法が制定され、1994年には保健所法が地域保健法へと改正された。これらの改正によって国や都道府県を中心としたトップダウン方式の障害者支援体制は、障害種別を超えた市町村中心の地域密着型の支援体制へと方向転換がなされることになった。これを受けて1995年に精神保健法が精神保健福祉法へと改正され、精神障害者の「自立と社会参加」が法で謳われることになった。
しかし、法律上の理念の変化にもかかわらず、精神病床はいっこうに減らず、精神障害者の地域福祉も進展せぬまま21世紀を迎えた。
このような状況の中で、2003年に医療観察法が制定され、さらに2005年には障害者自立支援法が制定された。しかし、この二つの法律は、長い間の精神障害者の保護収容施策を改め、自立と社会参加を進めようとする動きを後押しするものではない。特に医療観察法制定は精神障害者の偏見差別を強め、精神障害者の地域へのインクルージョンを阻害するものである。
2)精神医療の現状
(1)精神疾患で受療する患者の急増
近年、精神疾患で受診する人が下図のように増加している。厚生労働省の患者調査*3*では2005年度に病院や診療所で入院あるいは外来治療を受けている精神疾患の推定総患者数*4*を303万人と推定している。
この303万人のうち入院している患者が35万人で、この数字はここ10年間ほとんど変わっていない。入院患者35万人という数字はわが国の入院総患者数146万人の23%に当たり、循環器疾患や癌疾患などを上回って疾病種別では精神疾患による入院が第1位となっている。
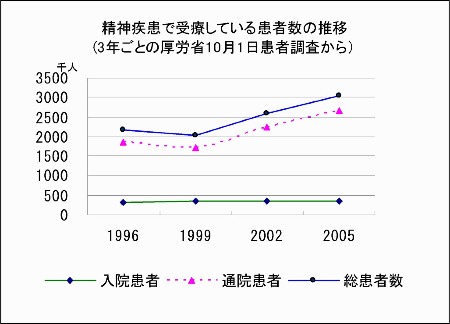
一方、精神疾患で通院する患者数は近年著しく伸び、2005年には255万人に達した。これは気分障害圏や神経症圏の患者が急速に増えたことによる。これらの疾患の増加の背景には、1)ストレス社会のなかでうつ病やメンタルヘルス問題を抱える人が多くなった、2)精神科を受診することへの抵抗が減ってきた、3)精神科診療所が増え精神医療へのアクセスが容易になったなどの事情がある。
(2) 精神科医療機関の状況
欧米諸国の精神病院の大部分が公立であったのに対して、わが国では国公立精神病院の設置は進まず精神医療の大部分を民間精神病院に委ねた。精神障害者の保護と収容を優先した国の施策に沿って1960年以降民間精神病院が急速に増えた。しかし綿密な病床配置計画を立てることなく自由な開業を許したために精神病院の偏在を招いた。また、欧米では主流になっている一般病院(いわゆる総合病院)への精神病床設置策も採られなかった。
2006年の時点でわが国には8,943の病院があるが、そのうち精神病床を持つ病院(単科精神科病院と精神病床を持つ一般病院)は1,667施設あり全病院の18.6%を占めている。病床数でみるとその割合はさらに多くなり病院の総病床数162万床のうち35万床と21.7%を精神病床が占めている。しかしそのうち国立・公的病院が占める割合は非常に少なく全精神病床の10%に過ぎない。しかも、地方の中核的な公的精神科病院や一般病院の精神病床は不採算と精神科医不足から運用病床を減らしたり、病棟を閉鎖したりしている*5*。
いわゆる精神科特例によって医療法上で精神病床の職員配置は少なくともよいとされ、それに対応して精神科の入院患者一人当たりの医療費も診療報酬制度上で低く抑えられてきた。近年、精神病床の機能分化が進み、徐々に職員配置数は多くなってきているものの、いまだ表に示したようにPSWや作業療法士以外の職種、特に医師や看護師は一般病院に比較して著しく少ない。結局、精神科の入院医療は全体として貧しい水準の医療を薄利多売することによって成り立っているといえる。
最近は職員配置数が多く病床回転率の高い「精神科急性期治療病棟」や「精神科救急入院病棟」が少しずつ増えているが、それでも慢性期患者の長期療養を担う「精神療養病棟」を選択している病院が多く、全体として精神医療の水準が向上しているとはいえない。
100床当たり従事者数 (2005年病院報告・常勤換算) |
||
| 精神科病院 | 一般病院 | |
総数 |
60.7 |
110.6 |
医師 |
3.1 |
12.5 |
看護師 |
16.2 |
38.4 |
準看護師 |
14.2 |
10.6 |
薬剤師 |
1.1 |
2.7 |
作業療法士 |
1.3 |
1 |
PSW |
1.5 |
0.1 |
特に問題なのは、身体合併症患者のための精神病棟や児童・思春期専門病棟がきわめて少ないこと、そして一般病院の精神病床が不採算や精神科医の確保困難を理由に縮小・廃止されてきていることである。
一方、精神科診療所が近年急速に増え、精神科を標榜する診療所が5,000を超えた。神経科あるいは心療内科という形で精神科診療を行っているところもあるので実際はもっと多いが、それでも通院患者の著増で診察を受けるのに予約待ちのところが多い。
(3) 精神医療の状況
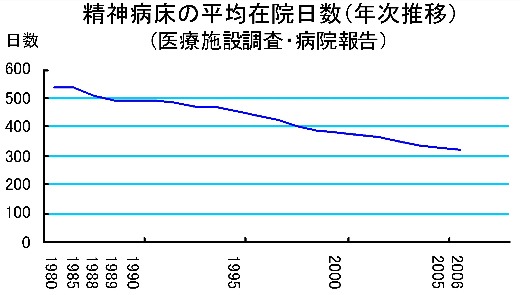
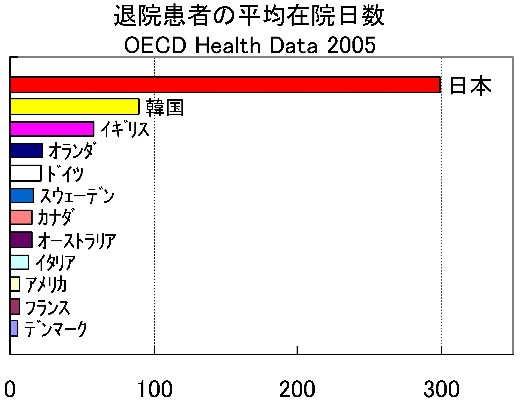
精神科病床の平均在院日数は下図のように短縮へ転じている。それでもいまだ300日を超えており一般病床の約16倍である。諸外国と比較しても圧倒的に長い。 なお、平均在院日数は都道府県により大きく異なり、2005年の時点でたとえば鹿児島県と東京都では2.3倍の違いがあり地域格差が著しい。
平均在院日数の減少に伴い、全体として精神病床数が減るはずだが、長期在院の統合失調症患者やあらたに認知症患者が空床を埋めており、精神病床は減っていない。
次に、入院患者の在院期間をみると、5年以上継続入院している患者がなお全体の41%を占めている。このなかには病状が落ち着いているにもかかわらず入院を余儀なくされているいわゆる社会的入院患者が多数含まれ、この人々の地域移行が当面の課題となっている。
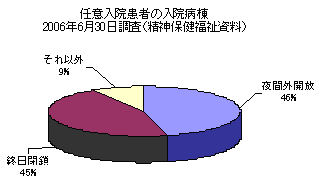
なお、1987年の法改正によって、任意入院制度が創設され、可能な限り本人の同意による任意入院がなされることになり、任意入院患者の割合が全入院患者の60%を超えるにいたった。しかし、開放病棟が少ないこともあって下図のように任意入院でありながら終日閉鎖の病棟に入院している患者が45%もいる。
3)精神障害者の地域福祉のあゆみと現状
1965年の精神衛生法改正によって、都道府県に精神衛生センター(現精神保健福祉センター)が設置され、保健所が地域精神衛生の第一線機関として位置づけられた。これがわが国の地域精神保健の始まりだとされている。これにより、一部の地域では、精神衛生センター、保健所、さらに市町村の保健活動が加わって、精神障害の地域支援が積極的に行われたが、その活動が全国規模の地域保健・地域医療へと発展し、国の保護収容施策を変える力とはなり得なかった。
一方、福祉の分野では精神障害者の地域ケアが確実に成熟していった。「やどかりの里」(1970年)の活動に代表されるように、病院の医療に満足しない福祉関係者たちが病院を飛び出して、患者を地域で支える拠点づくりを開始した。また1980年代になると家族会を中心として共同作業所が急速に増え、当事者による自助活動も加わるようになった。
このような流れの中で1993年に障害者基本法が成立し、精神障害者も身体障害者や知的障害者と同様に地域の一生活者としての権利を有することが認められることになった。ここに至ってようやく精神障害者のノーマライゼーションが語られ、地域精神医療の理念的基盤が形成されたことになる。
しかし、20世紀の間は精神医療も精神障害者を迎える地域社会の側も精神障害者の自立と社会参加を実現するにはあまりに未成熟であった。
1993年の障害者基本法の成立にともなって、全国精神障害者家族会連合会や小規模作業所などの関係者が切望していた三障害を統合した「障害者総合福祉法」が制定されることが期待された。しかし、精神保健法に福祉条項が組み込まれるにとどまり、精神障害者の自立と社会参加は精神保健福祉法の下で目指されることになった。それまでの「医療による保護」という考え方の延長線上に精神障害者の生活支援や福祉サービスが行われることになったのである。実際、精神保健福祉法体制の下で、ごく一部の地域で地域の社会資源が増え、精神病床の減少がみられたものの、全国的には自立と社会参加は進まず、長期在院患者の減少もほとんどみられなかった。
結局、2005年の障害者自立支援法制定によって、精神保健福祉法は、改正から10年を経て、その福祉条項の大部分を障害者自立支援法に移し、ほぼ精神保健法時代に戻ることになった。大きな回り道をしたわけである。
2.近年の精神障害者施策の歪み
2002年12月に公表された社会保障審議会障害者部会の精神障害分会報告書「今後の精神保健医療福祉施策について」は、わが国の現状について、1)人口当たりの精神病床数が諸外国に比べて多い、2)社会的入院者が減っていない、3).精神病床の機能分化が未成熟で、効率的で質の高い医療の実施が困難である、4.)社会復帰や地域生活を支援する施設やサービス等の整備が十分進んでいない、5)精神疾患や精神障害者に対する国民の正しい理解が十分とはいえない、と指摘している。
これを踏まえて2004年に精神保健福祉対策本部による「精神保健医療福祉の改革ビジョン」と政府の「改革のグランドデザイン案」が示され、長期入院の精神障害者の地域移行を進め、10年以内に約7万人の社会的入院を解消することが目標とされた。
しかし「改革ビジョン」も「グランドデザイン案」も、保安の強化、自己責任の強調、競争原理の徹底を目指す新自由主義の潮流に取り込まれ、歪んだ政策へと方向づけられてしまった。すなわち、
1)
医療観察法制定(2003年)によって、保安のための特別な入院医療に突出した予算が回され、それ以外の領域への予算配分はきわめて限定的である。
2)
肝心の一般精神医療改革は、患者本位を唱えながら、理念なき経済誘導策に終始し、地域格差、医療機関格差を招き、精神科医療全般の水準向上は進まず、精神障害者のリハビリテーションや地域移行も進展していない。
3) 障害者自立支援法は利用者負担の強化、サービスの量と質の低下、福祉労働者の労働強化などを招き、インクルージョン社会の実現の足かせになっている。
3.個別の施策に関わる問題
これまでの具体的施策について歴史的な経緯も含めて少し細かく点検すると次のように整理することができる。
1) 精神保健福祉法はいまだその目的に「精神障害者の医療と保護」(第1条)を謳い、精神医療に対して医療の提供にとどまらず精神障害者の保護の役割を担うことを求めている。障害者自立支援法制定後に提案された、病院敷地内に「退院支援施設」を設置するという構想も、精神医療の傘の下で精神障害者を保護してきたこれまでの施策の延長線上にあるものである。
2) 措置入院や医療保護入院など本来公的医療機関が担うべき強制医療の大部分を民間医療機関に委ねてきたことの功罪についての総括をせぬまま、競争原理と経済原理に基づいて精神医療の効率化を進めようとしている。その結果、一部の先進的な精神科病院は機能分化を進めて経営上も有利となっているが、多くの病院は効率化を図ることもできず漫然とした収容型病院経営を続けている。一方、措置入院、精神科救急医療、児童精神医療、過疎地精神医療、身体合併症医療などを担うべき公的精神病床はその不採算性から病床を減らしたり閉鎖したりしている。
3) 医療法における「精神病室以外の病室への収容禁止規定(医療法施行規則10条の3)」に象徴的にみられるように、精神医療を特殊なものとして位置づけ、精神障害への偏見を助長し、身体的治療を受ける権利を妨げる施策をいまだに続けている。医師や看護師などを薄く配置し、精神科医療費を抑えてきたいわゆる精神科特例も精神障害者への差別規定であるが、現在なお実質的に続いている。
4) 精神病床配置計画が都道府県という広域な単位でなされてきたために精神医療の過疎過密の問題が広がっている。たとえば、地域精神医療と地域ケアの推進により精神病床を減らすことになった地域の病床を、収容優先の精神病院が多い病床過密地域の増床に回すという現象さえみられ、精神病床の地域偏在が一向に解消されていない。また、都会の精神科クリニックが増える一方で、地方都市の中核的な精神科医療機関は不採算性と精神科医不足から精神病床を撤退しつつある。
5) 精神障害者ための社会基盤整備に十分な財政支援がなされず、長期入院患者の地域社会への移行とインクルージョンが進んでいない。また、自立支援サービスを受けるまでの手続きが煩雑な上に、利用料の自己負担が発生したことによって、重度の精神障害者がサービスを利用する機会が減っていることが心配される。また、サービスを提供する事業体も運営補助金の減額と利用者の減少によって経営が困難になっており、サービスの質の低下と供給量の減少が懸念される。
6) 2005年の公営住宅法施行規則の改正、雇用促進法の改正によって、精神障害者の住居確保や就労促進に対する壁が取り除かれたが、地域社会のなかでいまだ十分に活用されるにいたっていない。当事者や支援者による退院促進、生活支援、偏見克服などの活動がみられるようになったが、国や自治体がそれらの活動を財政的に支援する仕組みがいまだに創られていない。
4.今後の課題
今後の精神医療、精神障害者福祉のあり方を考えるにあたってもっとも重要なことはこれまでの施策のどこに問題があったかを整理したうえで、基本理念を明確にすることである。基本理念に沿った、ぶれることのない施策展開が求められる。
ここでは、基本的に押さえておくべきことを整理した上で、精神医療と精神障害者福祉に関して具体的な提案をしておく。
1)基本的に押さえておくべきこと
(1) 国は、これまでの精神保健医療福祉施策の誤りを認め、その上で政策の転換を図ることを国民に宣言すること。
(2) 精神保健医療福祉の問題は、国民全体の問題であり、国は国民の精神健康を守るために最善を尽くす義務があること。
(3) 施策を立てるにあたっては、精神保健の問題を持つ人々や家族の立場を最大限に尊重し、医療・保健・福祉の提供者の既存利益を優先してはならないこと。
(4) 精神保健施策を立てるにあたって、もっぱら精神障害者の健康の向上と維持を目的とし、精神保健医療福祉を社会治安のために用いないこと。
(5) 精神障害を持つ人々の治療・リハビリテーション・福祉サービスは原則として地域社会の中で行われるべきであり、地域から切り離して行われてはならないこと。精神病院への入院や施設への入所は他に本人の利益を守るための手段がない場合の一時的な例外措置として位置づけられるものであること。
(6) 病院への入院や福祉施設への入所が必要な場合は原則として本人の自由意志に基づいて行われるものとすること。治療上やむを得ず強制入院が必要な場合は人権に配慮した厳格な手続きと第三者による治療内容、治療環境、処遇内容についての厳正な点検が行われるべきであること。
(7) 精神障害を持つ人々の医療や処遇は、医療施設、福祉施設、矯正施設のすべての施設において、他の市民に提供されるものと同様に、市民としての尊厳が最大限に尊重され、その時代に望みうる最高水準のものが提供されねばならないこと。
(8) 精神障害者の医療や保健福祉サービスに関する情報はすべて公開され、市民に共有されるべきであること。
2) 医療提供システムの改革
精神医療には、1950年の精神衛生法制定以降59年間にわたって、精神障害者の「医療と保護」の役割が課せられてきた。その結果精神病院の保護機能が肥大し、いわゆる社会的入院の増大を招いた。このことが精神病床の専門職配置基準を低く抑え、精神科入院医療費を安く設定してきた国の精神医療施策を許すことにもなった。このままでは人権に配慮した適正な医療を提供し、精神障害者のリハビリテーション(復権)を進めることは難しい。この状況を変えるためには医療法、精神保健福祉法、診療報酬制度などを見直す必要がある。
欧米諸国と異なって、わが国の精神医療は本来公が担うべきものを民に委ねてきた。精神医療制度の見直しにあたっては、近年の規制緩和策に委ねることなく、あえて公的責任を明確にした施策展開が必要である。
(1) 適正な医療を提供する妨げとなっている精神病床の医師・看護師・薬剤師等の配置基準と診療報酬制度の改善:
診療報酬制度上の誘導策によって救急や急性期医療を担う精神病床の職員配置は徐々に向上している。しかし、精神病床全体をみると職員配置数は一般病床に比較して著しく低い。質の高い医療を提供するために医療法と診療報酬制度を見直し、職員配置の改善を図る必要がある。とくに弱体化が進行している一般病院における精神医療や児童精神医療には特別な支援策が求められる。
(2)精神病床配置計画の見直し:
都道府県単位で立てられてきた精神病床の医療計画を見直さなければ、精神医療の過疎過密の解消ができない。身近なところで精神医療を受けられるように人口30万〜50万人単位の精神医療圏を設定して必要病床数を定め、その圏域内で救急急性期医療、身体合併症医療、慢性期医療、児童精神医療などの医療需要が満たされるように医療機能に着目した病床配置計画を立てる必要がある。
国は社会的入院患者数を約7万人と推定し、それに見合う病床削減を見込んでいるが、筆者が住む北海道の十勝医療圏の経験と照らし合わせると、人口万対15床程度の精神病床が地域にあれば必要な医療機能を確保できるはずである。全国規模では現在の35万床のうち18万床は不要ということになる 。
なお、精神障害者への差別的受療制限を規定した医療法上の「精神病室以外の病室への収容禁止規定」を削除し、身体疾患を持つ精神障害者の治療が円滑に行われるようにすべきである。
(3)公的病床の適正配置:
精神医療圏ごとに、公的精神病床と民間精神病床の役割を明確にしたうえで、公的精神病床の適正配置数を定め、必要とされる機能を発揮できるようにする。措置入院、移送による入院、児童精神科医療などについては、その医療圏内の公的精神病院で治療できる体制を整える。公的精神病床の設置が困難な地域においては、「情報公開」「第三者による経営監査」「院内人権擁護委員会設置」など等を条件として、既存の民間病院へ十分な施設整備費と運営費助成を行い、公的医療の空白を埋める。
(4) 大規模精神科病院の分散縮小:
300床以上の大規模単科精神病院の病床を可能な限り縮小し、地域の中核的な一般病院に精神病床を再配分する
(5) 精神科サテライト診療、巡回診療制度の創設:
過疎地域や離島での精神医療を確保するために、近隣の中核的精神科医療機関を精神科地域支援病院に指定し、精神科無医地区のサテライト診療や巡回診療を行う制度を創設する。
(6) 精神科診療所による救急医療および過疎地支援:
都市部に集中して増加する精神科診療所が精神科救急医療に参加できる制度や医療過疎地の診療支援に出向くことができる制度を導入する。
(7) 精神障害者の権利擁護と精神医療の透明化:
行政から独立した精神医療審査会の設置、厳正な第三者機関による精神病院立ち入り検査の徹底、精神病院に関する情報公開規定の創設、精神医療オンブズマン活動の強化支援制度の創設、非自発的入院患者の権利擁護者制度の創設などを実現するために精神保健福祉法等の関連法改正を行う。
3) 短期入院化と脱施設化の実現
社会的入院の解消が国の施策として明示され、わが国においても遅ればせながら脱入院化が目指されることになった。しかし、欧米と異なって精神病床の大部分を民間病院が占める中で、精神病院の短期入院化、脱施設化へのインセンティブをどう高めるかが課題である。医療法改正によって必要精神病床数の算定法が変更され地域医療計画の見直しが行われているが、空き病床が少し増えるとたちまち病院経営が苦しくなるという現実がある。入院期間を短縮して精神病床を減らしても精神病院の経営が成り立つ医療経済的条件が満たされなければ、仮に地域の受け入れ態勢が整ったとしても、精神障害者の地域移行は笛吹けど踊らずということになる。
障害者自立支援法制定後に政府によって唐突に出された「退院支援施設」構想はまやかしの地域移行と取り繕いの病床削減策である。幸い当事者団体や関係団体の強い反対もあって宙に浮いた格好になっているが、それに代わる具体策が求められている。
具体的な施策として、(1)長期在院患者の地域移行を積極的に進めようとする精神科病院への強力な医療経済的なインセンティブ (2)都道府県や市町村による退院促進支援事業の普及と強化 (3)退院する患者のためのアメニティの高い住居提供 (4)保健・医療・福祉が連携した入院防止*7*・退院後支援システムの構築 (5)地域社会での普及啓発・偏見克服活動などが必須である。このうちどれがかけても精神障害者の地域移行は進まない。
4)偏見克服と権利保障
どの国においても障害者は偏見や差別にさらされ、市民としての権利を侵害されてきた。わが国においても法律上で欠格条項を定め、障害者の資格取得制限、就労制限、利用制限などを行い、障害者を生活や仕事の場から排斥してきた。特に精神障害者についてはさまざまな法律で絶対的欠格条項を定めてきた。しかし、2001年に欠格条項の見直しがなされ、たとえば道路交通法や医師法の改正により運転免許や医師免許取得が絶対的欠格から病状に応じて制限される相対的欠格へと見直された。また、障害者自立支援法の制定を機に、公営住宅法施行規則が改められ精神障害者も公営住宅に単身入居できるようになかった。
このように法律上少しずつ改善がみられる一方で、医療観察法の制定によって精神障害者と事件を短絡的に結びつけるステレオタイプがこれまで以上に国民の間に広がる懸念もある。また、池田小学校事件以降一時抑えられていた精神障害と事件を単純に結びつけた報道が最近も見られる。
厚生労働省の精神保健福祉対策本部が2004年年9月公表した「精神保健医療福祉改革ビジョン」でも普及啓発への取り組みが述べられている。しかし、知識の向上を狙いとした啓発活動の効果はあまり大きいものではない。もっとも有効なのは多くの精神障害者が地域で生活し始め、人々と触れ合う機会を増やすことである。カミングアウトした精神障害者たちが自らの手で偏見克服活動をする時代になった。そのような活動を支える、たとえば「偏見克服活動助成制度」などの創設が必要である。
わが国は先進諸国のなかでは障害者差別禁止法を持たない数少ない国である。差別禁止法の制定は、不当な扱いを受けた精神障害者の生存権を保障するためばかりでなく、障害者に対する国民の意識の変革を促し、慣習や文化を変えていくという意味でも重要である。2006年12月に国連で採択された「障害者の権利に関する条約」に沿って、わが国の精神障害者の置かれている状況を点検し国内法を見直す作業を急がねばならない。
おわりに
医療観察法、障害者基本法改正、障害者自立支援法制定、精神保健福祉法改正にみられるように、障害者施策とりわけ精神障害者施策が大きな転換期を迎えている。国の障害者施策がこのように急速な見直しを迫られる要因の一つとして、障害者の権利擁護活動や自立生活運動の高まり、ノーマライゼーション思想の普及と深化、脱施設化と地域ケアの実践の蓄積など、障害者を巡る社会的文化的な状況変化がある。しかし、もう一つの重要な要因として、社会保障費の抑制、公共サービスの官から民への移行、自己責任の重視といった新自由主義的施策の加速があったことも見逃してはならない。
競争原理や自己責任論が当然の如く主張され、経済優先の社会のしくみ造りの中でノーマライゼーションやインクルージョンといった理念が片隅に追いやられている。
このような時代にあって重要なことは患者本位、当事者本意の視点に立って未来像を描くことである。精神障害者と直接接したことのない人々の先入観や偏見に左右されることなく、精神障害者が地域に留まり、一市民として地域で生きることができる社会を創ること、すなわちインクルージョン社会の実現が目指されなければならない。そのような社会正義の重要性を率先して国民に示すことが国の重要な役割である。
[1]本稿では、精神科医療はいまだ他の診療科に肩を並べる程の医療水準に達していないという認識から、一部公式データの部分以外は「精神科病院」を旧名称「精神病院」のまま表記した。
[2]1997 年の大阪府の大和川病院事件では、同院から転院した患者の死亡を契機として、医療・看護体制のずさんさや患者処遇上の問題、さらには診療報酬の不正請求などが明らかとなった。病院開設許可が取り消され、院長らが詐欺罪で逮捕された。また、当時勤務していた医師1名が精神保健指定医を取り消された。さらに、 1998年の新潟県の国立療養所犀潟病院事件では、不適切な身体拘束によって入院患者が死亡し、県の実地指導や厚生省の立ち入り調査の結果、ほかにも行動制限手続きに問題のある事例が発覚。同院の医師2名が精神保健指定医を取り消された。このほかにも神奈川県、鹿児島県、北海道などで事件が起きてマスコミに取り上げられた。これら一連の事件を踏まえて、1999年の精神保健福祉法改正では、指定医の義務の追加、精神医療審査会機能の強化、行政監査機能の強化が図られた。しかし、その後も朝倉病院事件(2000年、埼玉県)などが起きた。
[3]3年に一度実施されている厚生労働省の患者調査から推定された患者数。この患者調査はある年の10月1日に入院あるいは通院している患者数(受療患者数)を調べるものである。外来患者実数についてはその日に通院した患者の通院回数などを考慮して推計している。
[4] 精神疾患による受療患者数:国際疾病分類の精神及び行動の障害(ICD−10のFコード)に該当する障害から精神遅滞を除外し、アルツハイマー病とてんかんを加えた推定患者数。このように「精神疾患による受療患者数」と「精神及び行動の障害を有する患者数」とは異なることに注意。
[5]精神病床を有する一般病院のなかには、精神病床が80%以下ではあるが単科精神病院といった方がよい病院が含まれており、いわゆる総合病院精神科病床は実質的に約2万床しかない。そのうち休床となっている病床も少なくない。
[6] 北海道の十勝医療圏は人口35万人強であるが、精神病院の治療機能の改善、地域の社会資源の増加、自治体による積極的な地域ケア支援、それらを統合した支援ネットワークの充実などによって、1991年に970床あった精神病床がこの15年間で430床まで減って、現在540床、人口万対精神病床が15床となった(全国平均は約28床)。平均在院日数は十勝全体で140日台まで下がった(全国平均は約364日)。このことからもわが国の必要精神病床数を人口万対15床程度までに下げることは十分可能だと思われる。
[7]地域で生活する精神障害者の大部分は生活支援ばかりでなく医療サービスも必要としている。発症早期からの入院せずに在宅医療を当たり前にするためには保健・医療・福祉の専門家チーム地域医療を展開するACT(包括的地域医療サービス)などが普及する必要がある。さらに精神障害者の個別のニードを満たすためにパーソナルアシスタント制度の導入も検討されるべきである。






